“真是从鬼门关走了一遭!”看着襁褓中健康的宝宝,38岁的纪女士(化名)和家人满眼感激。这位曾经历过3次生育、其中2次剖宫产的妈妈,这次怀孕遭遇了凶险的完全性前置胎盘伴植入,就像胎盘在子宫里安了“不定时炸弹”,随时可能大出血。好在河南科技大学第一附属医院(以下简称河科大一附院)多学科团队联手,用球囊阻断加精细手术,不仅帮她顺利迎来了新生命,还保住了子宫。

肚子里的“不速之客”
让产科医生捏把汗
纪女士的孕程从一开始就不普通。作为高龄妈妈,她这是第4次怀孕,前2次都是剖宫产,子宫上早已留下瘢痕。孕26周做彩超时,医生发现了一个危险信号:胎盘像块大补丁,不仅完全盖住了宫颈内口,还深深“扎根”在子宫瘢痕处,这就是医生常说的凶险性前置胎盘伴植入。
“就像胎盘在子宫里‘乱长’,把子宫壁撑得薄如纸,手术时稍微一碰就可能大出血,甚至要切子宫才能保命。”河科大一附院景华院区产科主任陈素娟解释道。更麻烦的是,纪女士孕期还查出贫血,血小板也偏低,这无疑又给手术加了道“难题”。
先放“止血气球”
再拆“胎盘炸弹”
面对这台“步步惊心”的手术,为减少出血、保住纪女士的子宫,陈素娟决定启动多学科合作,先邀请介入科在产妇腹主动脉里放个“球囊”,就像一个可充气的止血气球,手术时膨胀,能暂时阻断血流,减少出血,这样手术就安全多了。
手术当天,介入科团队在局部麻醉下,在产妇大腿根的动脉穿个小孔,把细细的导管送到腹主动脉,精准放置好球囊。不到40分钟,这个“止血屏障”就部署完毕。
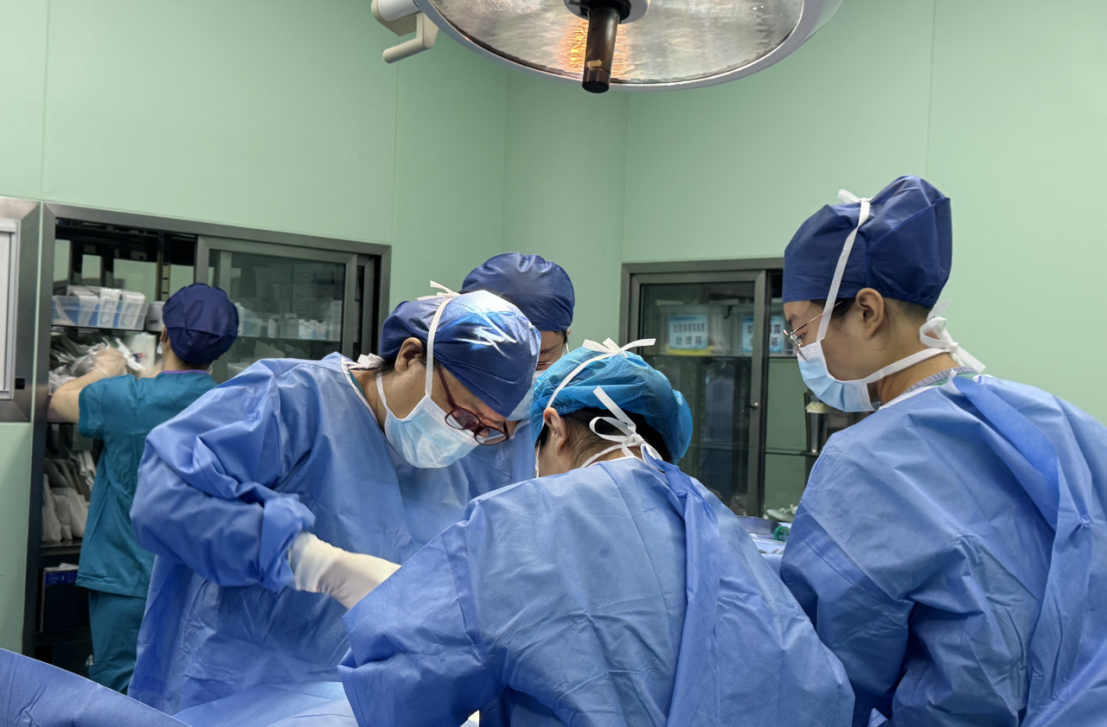
随后,麻醉科医生进行中心静脉置管、有创血压监测,陈素娟带领产科团队接力手术。她们打开腹腔才发现,情况比预想的更复杂:胎盘广泛植入,部分植入膀胱,子宫下段周围广泛粘连。子宫上的血管又粗又弯,像随时会爆的“小水管”,子宫下段薄得只剩一层膜。手术团队小心翼翼地分离粘连,避开危险区域切开子宫,“噗”的一声,羊水涌出,一声响亮的啼哭传来,3500克的男宝顺利出生。
大战“出血猛兽”
多种招式保住子宫
宝宝出来了,可最大的考验来了——胎盘因为“长”进了子宫肌层,一剥离就出血不止。“快,充球囊!”介入科辅助操作让球囊膨胀,血流暂时阻断。同时,产科医生迅速剥离胎盘,扎住子宫动脉止血,快速缝补出血部位,最后把子宫绑紧促进收缩。
手术部护士将早已备好的血液制品源源不断输入产妇体内,麻醉科医生紧盯各项指标,确保生命体征稳定。2个多小时里,医生们像拆弹专家一样精准操作,最终把出血控制住,子宫保住了!当宣布“手术成功”时,手术室里的医护人员都松了口气。
多科协作显威力
高危产妇有“医”靠
此次产妇能顺利闯关,靠的不只是技术,更是团队协作:介入科的“球囊阻断术”是“先头部队”,产科的“缝合止血术”是“主力军”,麻醉科、手术部、儿科和输血科是“后勤保障”,少了谁都不行。
“前置胎盘伴植入,特别是植入原剖宫产疤痕区域,处理不当极易引发危及生命的严重产后出血。”陈素娟表示,“因此,术前的精准评估、周密准备以及多学科协作至关重要。近日,医院接诊了多名前置胎盘伴植入产妇,手术都很成功,既确保了母婴平安,又保住了子宫。”陈素娟笑着说。如今,纪女士恢复得很好,看着身边的小宝宝,她知道,是这群白衣天使的守护,让她再次体会到了做母亲的幸福。
专家名片

陈素娟主任医师
河南科技大学第一附属医院景华院区产科主任
坐诊时间:周一全天、周四上午
擅长:产科急危重症患者的抢救、妇科良性肿瘤的微创治疗、围产保健、遗传咨询、产前诊断、精准保胎、宫颈机能不全及不孕症的治疗,组织抢救了大量产科疑难杂症及危重症患者。
(谢雅敏 梁靓 张静)
推荐阅读:

 登陆
登陆